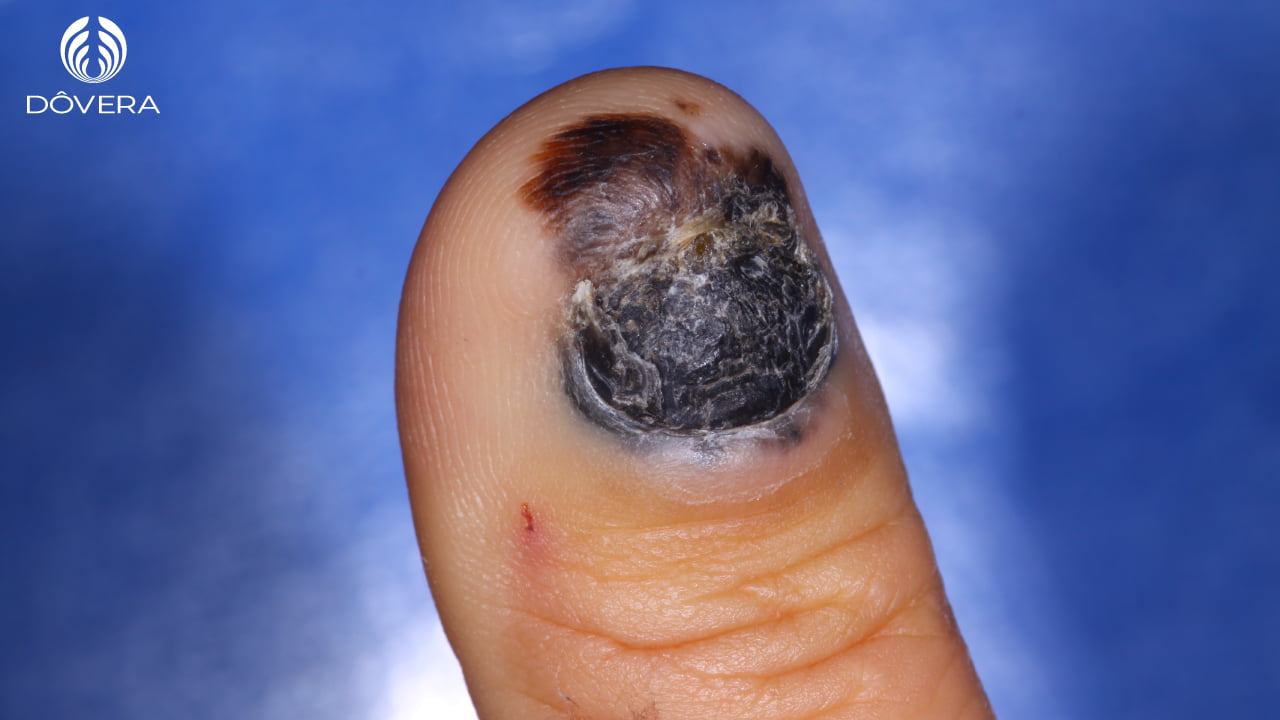
O melanoma subugueal acomete as unhas, surgindo na matriz ungueal (raiz da unha) e se espalhando pela unha e tecidos ao redor. É um tipo raro de melanoma acral representando 0,7 a 3 % dos casos. Representa 25% dos melanomas em asiáticos e afrodescendentes.
Existem diversas causas para manchas escuras na unha, fazendo com que o melanoma subungueal se confunde com outros problemas da unha, como hematomas, traumas e infecções fúngicas (micoses), atrasando o diagnóstico. Com isso, o melanoma subungueal acaba tendo um prognóstico pior.
Como reconhecer um melanoma subungueal?
O melanoma subungueal surge como uma mancha escura em faixa na unha, chamada de melanoníquea estriada. Esta pigmentação pode evoluir chegando a tomar toda a unha. Eventualmente com a evolução a unha pode se alterar, causando o que chamamos de distrofia ungueal, unhas mias grossas, mais espessas, ou unhas que se quebram e formam fendas. Melanomas subungueais são mais comuns acima de 50 anos, sendo mais frequentes em unhas do dedão, tanto da mão, polegar, quanto do pé, hálux.
Existe uma regra para facilitar o reconhecimento do melanoma subungueal
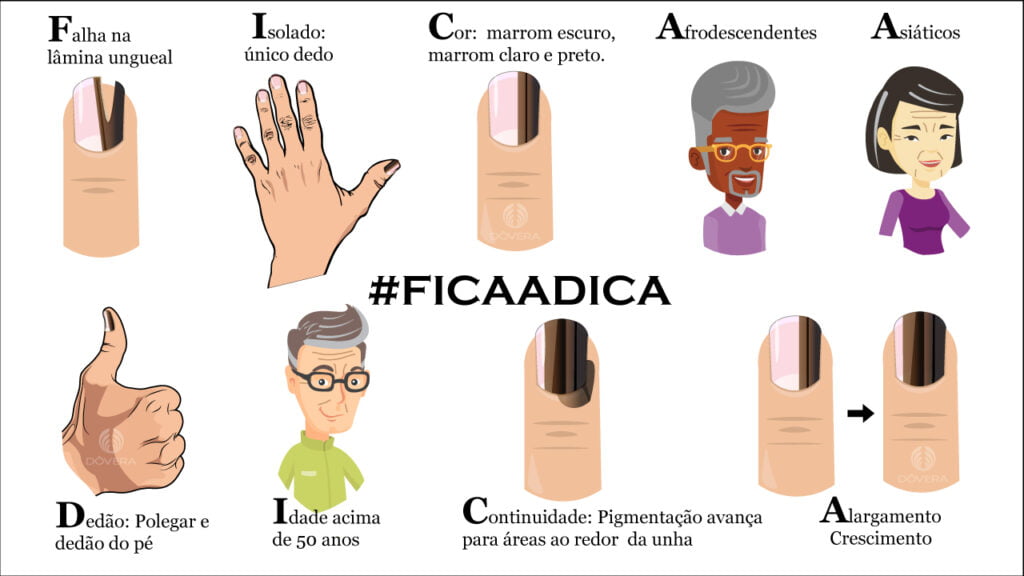
FICA A DICA
- Falha na lâmina ungueal (distrofia ungueal): a unha pode ter falhas ou até a completa destruição da lâmina ungueal
- Isolada: Uma única unha apresentando a alteração de pigmentação.
- Coloração escura, com marrom escuro, preto e cinza-azulado.
- Asiáticos
- Afrodescendentes, Melanoma subungueal representa 25% dos melanomas de asiáticos e afrodescendentes.
- Dedão, 75 a 90% dos casos ocorrem em polegares e hálux (dedão do pé)
- Idade entre 50 a 70 anos
- Continuidade: a mancha pode crescer pegando a cutícula ou a pele ao redor da unha
- Alargamento, crescimento: a mancha em faixa na unha pode crescer tomando toda a unha.
Qual o tratamento do Melanoma Subungueal?
Assim como em todos os outros tipos de melanoma, o principal tratamento do melanoma subungueal é a cirurgia. Contudo, pela localização do tumor, acometendo as unhas, é difícil conseguir as margens cirúrgicas usadas nos demais melanomas. Por isso, uma parte dos melanomas ungueais evolui para a amputação do dedo, justamente pela dificuldade de conseguir margens de segurança eficazes. Nos casos de melanomas in situ ou melanomas finos com bom prognóstico, existe a opção de realizar uma cirurgia mais conservadora, evitando a amputação do dedo, essa cirurgia é conhecida como cirurgia funcional. Nestes casos remove-se todo o aparato ungueal, unha, matriz ungueal (raiz da unha) e leito ungueal. A unha nunca mais crescerá, mas o dedo é poupado, não precisando ser amputado. Essa é uma cirurgia que preserva a função dos dedos. Para que seja possível fazer essa cirurgia mais conservadora é fundamental o diagnóstico precoce.
A pesquisa de linfonodo sentinela está indicada em tumores com espessura (índice de Breslow) acima de 1,0 mm ou em tumores entre 0,8 e 1,0 mm com características específicas. Quando indicada a pesquisa de linfonodo sentinela é realizada junto com a cirurgia definitiva do melanoma.
Que médico realiza o tratamento do melanoma subungueal?
Várias especialidades médicas podem fazê-lo, dermatologistas, cirurgiões oncológicos e até ortopedistas. O importante é que o médico tenha grande experiência e conhecimento no assunto. Escolha seu médico pela experiência que ele tem com melanoma e não pela especialidade. Melanoma é um tumor que pode ser agressivo e precisa ser tratado precocemente e com médicos que tenham vivência no tratamento deste tumor.
É possível usar a cirurgia de Mohs para o tratamento do melanoma subungueal?
Como todo melanoma o tratamento ideal é sempre a cirurgia. No passado, todo melanoma subungueal era tratado com amputação do dedo acometido. Hoje em dia, existem estudos com o uso de cirurgia micrográfica de Mohs na tentativa de aumentar as taxas de cura ao mesmo tempo que se realiza uma cirurgia mais conservadora. Os resultados iniciais são bastante animadores. A cirurgia de Mohs quando realizada com a técnica de imuno-histoquímica rápida tem apresentado excelentes resultados para os melanomas in situ e melanomas finos da unha, com menores taxas de recidiva e cirurgias menores, conservadoras, com preservação do dedo. Ainda é um método pouco usado, pois poucos profissionais estão treinados, mas é provável que este método cirúrgico ganhe cada vez mais espaço no tratamento do melanoma subungueal. Aqui na Clínica Dôvera realizamos Cirurgia Micrográfica de Mohs para Melanomas subungueais com a técnica de imunohistoquímica rápida.
Perguntas frequentes
Uma pinta (sinal) na unha pode virar um melanoma?
Sim pode. Sabemos que por volta de 30% dos melanomas surgem a partir de uma pinta, de um nevo melanocítico, pré existente. Por isso, toda linha na unha, toda na mancha na unha que esteja crescendo ou mudando, deve ser avaliada por um dermatologista.
É verdade que o Bob Marley morreu por um melanoma subungueal?
Sim, é verdade. O cantor Bob Marley teve um melanoma subungueal no dedão do pé, diagnosticado tardiamente que acabou metastizando para vários órgãos infelizmente levando o cantor a óbito com apenas 36 anos de idade.
Considerações finais
Melanoma subungueal é um tumor raro, que acomete as unhas. Seu diagnóstico é desafiador por se confundir com outros problemas das unhas. O tratamento é cirúrgico e para que seja possível realizar uma cirurgia conservadora é fundamental o diagnóstico precoce.
Referências bibliográficas
- Bernardes SS, Ferreira I, Elder DE, Nobre AB, Martínez-Said H, Adams DJ, Robles-Espinoza CD, Possik PA. More than just acral melanoma: the controversies of defining the disease. J Pathol Clin Res. 2021 Nov;7(6):531-541.
- Darmawan CC, Jo G, Montenegro SE, Kwak Y, Cheol L, Cho KH, Mun JH. Early detection of acral melanoma: A review of clinical, dermoscopic, histopathologic, and molecular characteristics. J Am Acad Dermatol. 2019 Sep;81(3):805-812.
- Desai A, Ugorji R, Khachemoune A. Acral melanoma foot lesions. Part 1: epidemiology, aetiology, and molecular pathology. Clin Exp Dermatol. 2017 Dec;42(8):845-848.
- Desai A, Ugorji R, Khachemoune A. Acral melanoma foot lesions. Part 2: clinical presentation, diagnosis, and management. Clin Exp Dermatol. 2018 Mar;43(2):117-123.